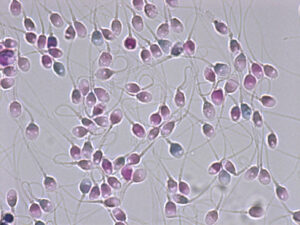
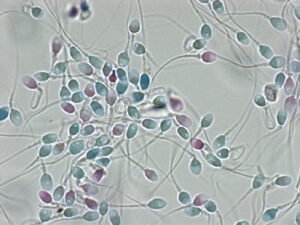
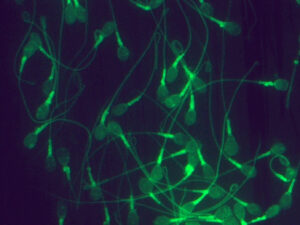
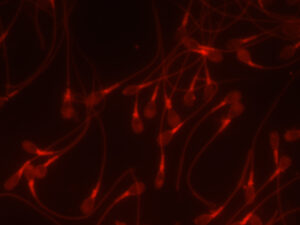
新しい高精度精子検査では『隠れ精子異常』を検知できるので『男性不妊治療の安全性と有効性』を向上させられる 治療現場の『男性不妊の診断と治療』 において 最も問題になる点 「運動精子=良好精子」の性善説のイメージが定着 していますので、位相差顕微鏡で見た目だけの主観的な判断で(科学的な根拠に基づいた基準がないままに)選ばれた運動精子 が不妊治療に用いられている 点です。なぜ、精子性善説の認識が問題になるのでしょうか? その理由を解りやすく解説します。一見良好な精子と見える運動精子の中にも、位相差顕微鏡では検知できない、精子の中の見えないところに、遺伝情報のDNAや精子を包む膜(細胞膜)や受精するところ(先体)等に損傷が認められる異常精子が含まれている からです。この異常精子を、位相差顕微鏡では確認できない隠れ潜んだところに異常をもつという特性から『隠れ異常精子』 ヒトの精子において性善説は成立しない ということ です。【注視すべき点 隠れ精子異常の最も怖い点 は、その背景(隠れ精子異常が発症する原因)には、遺伝子異常(先天性)が関与 しているという点 です。また男性不妊の方は、隠れ異常精子率が高い傾向 があります。見逃されたまま治療が進められても成果には繋がりません 。また隠れ異常を有する運動精子が顕微授精に用いられ、人為的に授精が可能になり、妊娠、出産に至った場合には、生まれてくる子供に何かしらの異常が発現するリスク を否定できません。
すなわち、『安全』な生殖補助医療の『成功率』を向上させるためには 隠れ異常精子を「いかに精液中から排除できるか」、隠れ異常のない精子が「精液に何%含まれているのか」を高精度に調べること
我々精子研究チーム(詳細は、黒田IMRホームページを参照ください) は、精液から明らかに妊孕性のない、DNA、細胞膜、先体等が損傷した、隠れ異常精子を沈殿させて取り除く『高度精子選別技術』 さらに高度な技術により選別した運動精子を対象に隠れ異常を正確に調べられる 『高精度精子検査法』 【重要ポイント 】 本法の開発により、多様な隠れ異常精子率を正確に把握 できるようになりましたので、精子側から ① 治療に伴うリスク回避=安全性の向上 および ② 治療の適正化・効率化=治療成果の向上 が可能になった点です。多様な隠れ異常を持った精子の写真も開示しています
【高精度精子検査で検知できる隠れ精子異常の項目について】
頭部の外部形状 および 尾部の形態検査
頭部の内部構造・空胞の検出検査
頭部の膨潤試験
頭部の先体の構造・局在検査 および 先体の機能検査
精子DNA断片化・DNA損傷の検出検査
頭部の細胞膜損傷の検出検査
凍結保存における精子耐凍能力検査
中片部のミトコンドリアの形態・局在検査 および ミトコンドリアの代謝・機能検査
精子結合抗体検査
目次
精子頭部の外周形状 および 尾部の形態検査
これまで精子の形態を観察する際には、頭部の外周形状が楕円であることが正常性の指標として重要視されてきましたので、「楕円頭部の精子であれば良好である」と考えられ、精子頭部の外周形状だけを観察することを目的とした『ディフクイック染色』が広く用いられてきました。しかし我々が『ヒト精子』の研究を進めていく過程で、頭部が楕円形でも大小不同があり、また尾部にも多様な形態異常がある
従来法のディフクイック染色では、
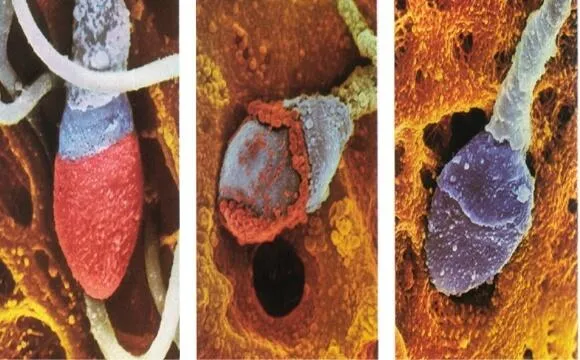
そこで我々精子研究チームでは、精液から高度に選別した運動精子を対象に、頭部を赤色、尾部を青色 中片部(頭部と尾部の間の部分)の形態も高精度に観察できる
楕円頭部をした精子であり、中片部・尾部の形態も一見良好に見えるが、
頭部形態は楕円形だが、大小不同がある。
精子頭部の内部構造・空胞の検出検査
精子は、精巣で造られ始めた時点では未成熟の状態にあり、精巣上体に移動してから成熟を進めます。最終的に成熟が完了する段階になると、精子頭部に収納されたDNAを保護している核タンパク質は、ヒストンからプロタミンに置換され、さらにプロタミン同士が架橋して(手をつないで)圧縮され、結果として頭部の外周形状が楕円形(楕円頭部)になります。
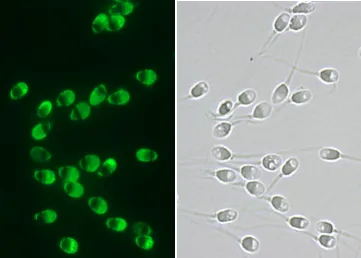
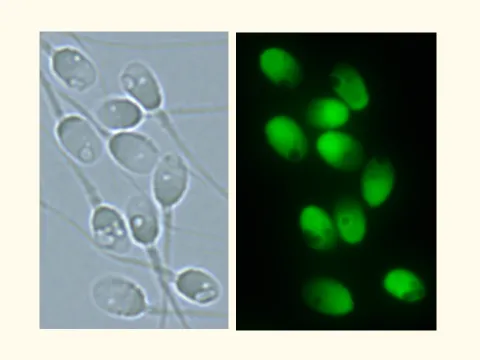
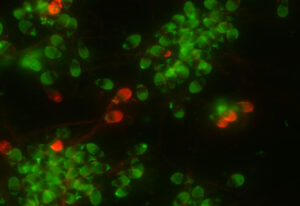
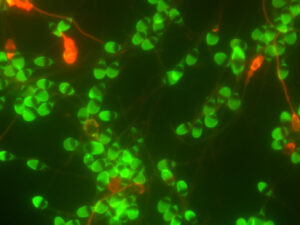
我々精子研究チームは、精子に特有な核タンパク質のプロタミンを特異的に染色することにより、一見 良好精子と思われる楕円頭部の運動精子の中にも内部に多数の空胞を認める 『頭部空胞精子』 が含まれている (下図 1・2・3)ことを明らかとし、 空胞を観察できる 『希薄染色法』 を開発 しました。空胞は染色されませんので、白く抜けて見えます。
下図 1の左と右は同一視野、すなわち同じ精子を示しております。楕円頭部の運動精子の先体が極めて良好(左)でも、多数の頭部空胞が隠れている(右)異常精子であることがわかります。(先体に関する詳細は後述、先体の項を参照ください)
図 1 楕円頭部の先体が極めて良好(左)な運動精子でも、
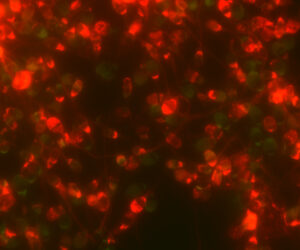
また研究を進める中で、頭部の外周形状が楕円形を呈さない、頭部形態異常精子の空胞陽性率は極めて高い (下図 2)ことも明らかになり、空胞の ① 大きさ 、② 数、 ③ 精子核内の位置 、④ 割合は、個人差が大きい ことがわかりました。それらを鮮明に観察できる点で希薄染色法は優れています。
図 2 頭部の外周形状が楕円形を呈さない、頭部形態異常精子の空胞陽性率は極めて高い。
同時に研究を進める中で、精子頭部の空胞化している部分のDNA密度が低い
図 3 精子頭部の空胞部分のDNA密度が低いことが判明したが、
【まとめ】 現行の一般精液検査による精子評価指標は不十分(不適切)である ことを示しております。
【重要ポイント】 顕微授精反復不成功例では、楕円頭部の運動良好な精子でも空胞陽性率が高い傾向がある ことが明らかになりました。
頭部の膨潤試験
さらに我々の研究を進めていく過程で、プロタミンの架橋を切断する試薬を添加すると、上図 2でお示ししましたような、元の精子の外周形状が様々であり空胞を認める精子であっても、全て楕円形に戻ってしまい空胞も消失することを明らかにしました(下図 4)。DNAとプロタミン同士が架橋して(手をつないで)圧縮されるところの異常 、すなわち 精子形成の最終段階における精子成熟不全の有無の指標 『精子頭部の膨潤試験』
図 4 多数の空胞が隠れている頭部が変形した異常精子(左)であっても、
【エピソード紹介】 「顕微授精を反復しても受精率が低く、なかなか胚移植にならない。やっと胚移植できても着床すらしない」と、相談に見えた『顕微授精反復不成功』の事例を紹介します。 WHO診断基準による一般精液検査の結果、「精子数と運動率は大変良好で、精子の状態は完璧です」と言われ、顕微授精反復不成功の原因は「卵子の老化です」と説明されてきた夫婦のエピソードです。
黒田IMRで最初に実施したことは、隠れ精子異常を詳細に調べるための高精度精子検査でした。確かに精子数と運動率は良好でしたが、精密検査の結果、多数の頭部空胞 (下図左)と重度なDNA損傷 (下図右) が確認されました(詳細は後述) 。
この方の運動精子には、多数の頭部空胞(左)と重度なDNA損傷(右)が隠れていた。
よく考えれば「顕微授精を繰り返し実施しても、毎回不成功であった」ということは「毎回 排卵誘発により成熟卵子が得られたから、採卵を反復できた」ということです。言い換えれば、卵巣機能が極めて悪い方は採卵台に登ることはできませんので、「卵巣機能(卵子の品質)は一定レベル以上であった」ということになります。
この事例における重要な点は、精子数、運動率が良好であっても普通の顕微鏡(位相差顕微鏡)では見えない精子異常が幾つも隠れていたことです。これらの重度な隠れ精子異常が、顕微授精反復不成功の犯人であった可能性が高いという点です。
【重要ポイント①】 最も重要な点は、黒田IMRを受診された顕微授精反復不成功例群を対象に精子精密検査を実施すると『特徴的なパターン』が高頻度で観察される点顕微授精反復不成功例群においては『多様な隠れ精子異常』が高頻度で発覚す るということです。
黒田IMRには、治療歴が長い、顕微授精反復不成功のご夫婦がたくさん相談に見えます。その大半は、精子の運動率、精子数、形態も良好で、現行の一般精液検査(WHO診断基準)では精子に問題がないと診断され、治療不成功の原因は卵子側の要因と説明されてきたご夫婦です。しかし夫精子DNA鎖の状態を観察してみると、下図左のように、精子DNA鎖が重度に切断されていて、明らかに末期状態(粒子状断片)を呈している傾向があります。
その原因仮説として、一般的に精子DNAの断片化(切断)は、精子形成過程におけるDNA修復能の消失とアポトーシスに由来する と考えられています (→精液の実態は?のコラムで解説)。 しかし我々精子研究チームは、 運動精子の高度なDNA断片化を呈する原因としては、別の要因、精子頭部の細胞膜損傷(下図右)に由来するDNA損傷があると推察しています(詳細は後述)。 【院長アドバイス】 顕微授精反復不成功の場合、もしかしたら『多様な隠れ精子異常』が 検知できていないことが成果に繋がらない原因かもしれません。一度 精子精密検査にいらしてください。隠れ精子異常の有無を正確に見極めることをお勧めします。 見えていないエビデンスを明らかにすることで、適正な治療対策案を立てることが可能になりますので、成功に近づく可能性を上げることができます。 まずは、新しい視点からの解析を取り入れて、『健康な命の誕生』への一歩を踏み出してください。
重度にDNAが損傷されている精子(左)では、頭部細胞膜の損傷(右)も著しい。
【重要ポイント②】 顕微授精は精子異常(遺伝子異常)を克服できる技術ではありません ので、いくら沢山の精子が造られ、運動が活発でも、その運動精子に隠れ異常が潜んでいた場合には成果に繋がりません 。顕微授精は、精子の品質が一定レベル以上である方(隠れ異常精子率が極めて低い方) 生殖補助医療技術である という認識をもって、『健康な命の誕生』に向けて『安全』かつ『最適』な治療を選択
精子頭部の先体の構造検査 および 先体の機能検査
先体 は、精子頭部の前半部を覆う半円形の袋状をした細胞内小器官です。先体の中には卵子に侵入して受精する際に卵子を覆う透明帯(殻)を溶かすために必要な酵素が入っています。ちょうど良いタイミングで卵子に到達した精子は、先体から酵素を放出して透明帯に小さな穴を開けて卵子に侵入し、受精するために必要な生理学的な反応を起こします。この一連の仕組みを「先体反応」 と言います。つまり、ちょうど良いタイミングで先体反応を起こすことができない精子は卵子に侵入することはできません。
下図に、先体反応を起こしていく過程の写真を示します。人工的に赤く着色した先体部分が、先体反応を起こしていく過程で外れていく(赤い部分が剥がれていく)様子です。
先体反応を起こしていく過程
人工授精や体外受精に用いる精子の必須条件の一つとしては、精子が自力で卵子側まで泳いで行き、先体反応を誘起して卵子に侵入して受精する必要がありますので、正常な先体構造を有した精子であり、かつ正常な先体反応を誘起できる精子でなくてはなりません。
これまでは「運動精子ならば先体反応を起こし、卵子に侵入して受精できる」と考えられてきましたが、実際には選別した運動精子を用いて体外受精しても、精子が卵子に侵入できず、受精しない症例が数多く報告され、その理由として「先体の機能や構造の異常」が指摘 されています。
我々精子研究チームは、先体反応の検査をするにあたり、高度に選別した先体、細胞膜、DNA等が傷ついていない運動精子を用いて、先体の内側に局在するマンノース糖鎖を『Concanavalin A染色』 高精度な先体の構造と機能の評価法 を確立しました。判定基準は、以下の3つに分類しました。
【判定基準】無色 になります。赤色 になります。緑色 になります。
先体膜に傷はなく、これから先体反応を誘起することが期待される精子は緑色に、
先体、細胞膜、DNA等が傷ついていない運動精子を選別した後の明らかに妊孕性のない精子分画(廃棄する部分)の先体反応検査を実施しますと、殆どの精子の先体が赤色を呈しており、緑色の先体良好な精子は極めて僅かです。
妊孕性のない精子分画(廃棄する部分)の先体膜の殆どが損傷されており、赤色を呈している。
【重要ポイント】 治療開始前に受精できる精子数を正確に算出(把握)できますので、精子側の「先体の能力」に見合った最適な治療法を選択することが可能 になります 。
精子DNA断片化・DNA損傷の検出検査
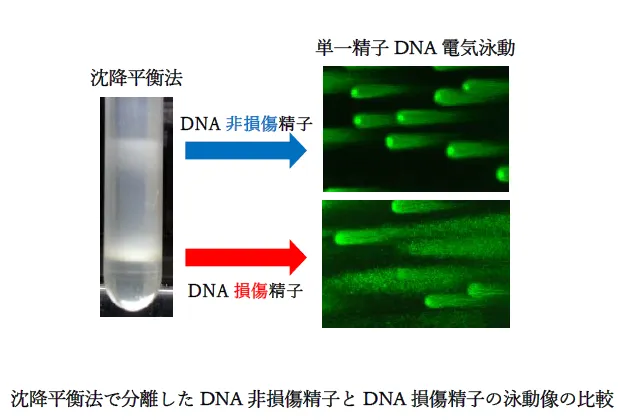
少し難しいお話になりますが、DNA損傷には2重鎖切断、片側開裂、酸化的損傷、化学物質による塩基修飾など、色々なパターンがあります。その中でも、最も修復が困難であり、細胞致死性の高いDNA損傷は2重鎖切断ですが、重度なDNA2重鎖切断を有する精子が受精に関わったとしても胚発生が進まず、また進んだとしても自然淘汰圧力(流産)により生命の誕生まで辿り着きません 。DNAの僅かな傷(軽度な DNA切断) を有する精子は、受精後の胚発生を継続させて生命の誕生にまで影響を与えます。 つまり、健康な命を誕生させる不妊治療において、精子DNAの僅かな軽度な DNA切断こそが出生児へのハイリスクになる ということです。 子どもの健康という観点からは、軽度な精子DNA断片化 が最も怖い相手 になり ます。【重要ポイント】 DNA断片化を調べる検査法の中で、精子DNA断片化指数(sperm DNA fragmentation Index : sperm DFI)が主流 になっています。しかし、DFIは 精子DNAの僅かな傷(軽度なDNA断片化)を検出できないという点(DFIの検査精度)に課題があります。 高度に選別した個々の運動精子において、DNA断片の長さおよび数を定量的に検知できる高精度な電気泳動法(single cell pulsed field gel electrophoresis)法 を確立 しました。泳動像は、泳動度と断片量の差から、以下の3パターンが観察されます。
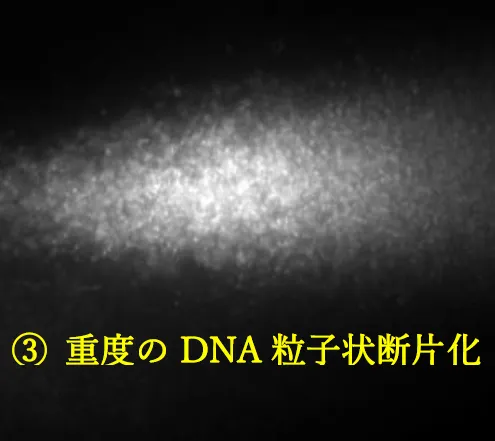
①DNA断片化陰性(非断片化 ):DNA鎖の状態は極めて良好であり、数十本の均一なDNA鎖が連続性 に伸張しています(下図左)。②初期段階のDNA断片化陽性 :伸張したDNA鎖の先に、切断された長鎖断片 を認める、初期段階の状態です(下図中央)。③重度のDNA断片化陽性 :断片化の進行に伴い、鎖長の短縮と共に断片量が増加し、全てのDNA鎖に連続性がなく、切断された粒子状断片 を認める末期の状態です(下図右)。
妊孕性が認められた男性の選別した運動精子分画では、DNA断片化陰性(非断片化)精子が大半を占め、一部に初期段階の断片化が観察された程度で、重度な断片化は認められません。高度に選別した運動精子のDNA断片化陰性精子比率を正確に算出し、「精子側からの治療リスク」、とくに人為的に授精を可能にする 「顕微授精のリスク」を予測 できる点が、治療の安全性の向上
精子頭部の細胞膜損傷の検出検査
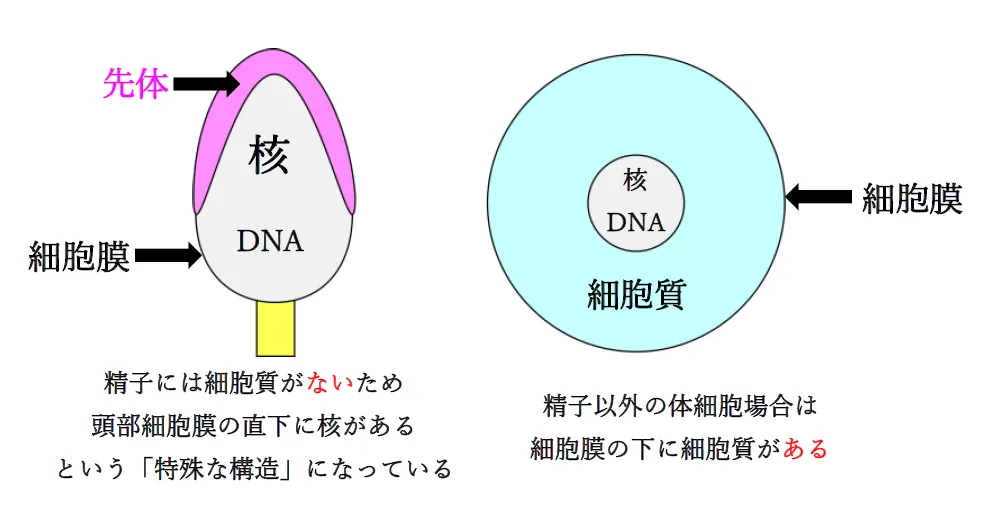
これまで「精子が泳いでいれば、精子頭部から尾部まで全ての細胞膜は正常である」と考えられてきました。しかし、ヒト精子は細胞質を有する一般的な細胞と異なり、頭部の細胞膜直下にプロタミンと結合、圧縮されたDNAが存在しています。そのため、精子頭部細胞膜の損傷は、その直下にある精子DNAの傷害に直結
我々精子研究チームは、プロタミンに特異的に結合する赤色 と青色 の色素を使い分けることにより、頭部細胞膜の「傷」を観察する『色素排除法による二重染色法』 を開発しました。赤色 の精子は、頭部細胞膜損傷精子と判定されます。青色 の精子は細胞膜非損傷精子と判定されます。
頭部の細胞膜に傷がある精子は赤く、傷がない精子は青く染まる。
【重要ポイント①】 頭部細胞膜は尾部より脆弱で傷つきやすいため、頭部の細胞膜が傷ついても尾部の細胞膜が傷ついていなければ元気よく泳いでいます 。運動精子であってもDNA鎖が重度に切断されていて明らかに末期状態(粒子状断片)を呈している傾向 を認めましたが、その背景として細胞外から活性酸素等の有害物質が頭部細胞膜の傷に浸透し、細胞膜直下にあるDNAを傷害 してしまう、という 『新しいタイプの隠れ精子異常』 が発覚した
重度にDNAが損傷されている精子(左)では、頭部細胞膜の損傷(右)も著しい。
【重要ポイント②】 ヒト精子の頭部細胞膜損傷の観察は、精子DNA断片化検査と組み合わせて行うことにより、「精子の正常性を高精度に判定」できる最も重要な検査 両法の結果は「安全な顕微授精を実施できるか、できないか」 、すなわち「顕微授精の限界も含めた、安全な顕微授精の適応を判断する」指標 となるからこそ、極めて重要な精子検査項目になる
精子凍結保存における精子耐凍能力検査
精液の精子濃度が低く、授精に必要な精子が足らない場合、つまり「精子数が少ない」場合には、一般的には「即 顕微授精を実施」する傾向にあります。しかし、「顕微授精のリスク」を踏まえますと、安全に命を誕生させるためには極力 顕微授精を回避すべき
▼関連記事: 顕微授精のリスクとは?子供への影響や事例について解説
そこで高度に選別した運動精子を凍結保存液と混合して液体窒素(-196℃)中で長期保存する技術を活用することにより、「精子の貯金」が可能になります。すなわち、精子を凍結保存することにより沢山の精子を備蓄することができます。採卵は毎週できませんが、採精は毎週 採取できますので、本人の努力が実を結びます。しかし精子凍結保存に際して問題点は、凍結精子を融解した時に運動性を失う精子の割合に個人差があること です。
我々の研究の結果、高度に選別したDNA、細胞膜、先体に傷がない運動精子を凍結解凍した際に、運動性を維持している精子においてはDNA、細胞膜、先体の正常性が保たれていましたが、運動性を失った精子では、高い割合で細胞膜の損傷が認められました。精子耐凍能力に個人差がある背景には、精子細胞膜の強靱性がある 精子凍結保存技術は、精子を貯めておくことが主眼ですが、細胞膜が弱く、その結果DNAが損傷した運動精子を排除する手段であるという側面をも有します
【重要ポイント①】
融解後に生き残る精子がたとえ僅かでも、ひたすら備蓄を重ねれば、沢山の強い精子を確保できますので、我々精子研究チームで開発した『人工卵管法 授精に必要な精子を極力低減化(可能な限り必要な精子数を少なく)できる体外受精に展開することが可能 になります。つまり、精子側の技術努力により、顕微授精のリスクを回避でき、安全性の向上を図る ことができるわけです。
ただし、精子の状態が常に極めて悪く、解凍後に全ての精子が運動性を失うという、精子耐凍能力が低いケースでは、精子凍結は不向きになります (精子凍結備蓄ができません)ので、採卵当日の精子で顕微授精せざるを得ないことになります。その際には、穿刺する精子の品質管理が極めて重要になり、そこに顕微授精の安全性と有効性が直結 します。▼関連記事: 精子の凍結保存(精子凍結)のメリットやデメリット│子供の影響も解説 【重要ポイント②】 治療開始前に 精子耐凍能力を確認しておく検査をすることにより、 「凍結保存が可能なタイプの精子なのか、否か」、 「全体の何%の精子が凍結保存に耐えられるのか、耐えられないのか」、 一回の治療(受精)に何回分の精子を用意する必要があるのか」 に関して 正確な目安ができるという利点 がある ということです。
精子中片部ミトコンドリアの形態・局在検査 および 精子中片部ミトコンドリアの代謝・機能観察
精子頭部と尾部をつなぐ首の部分を中片部といいます。そこにはエネルギー源を産出するミトコンドリアが存在し、主として精子運動との関連が指摘されていますが、この中片部には胚分割に重要な役割を果たす中心体も存在することから、中片部形態が胚分割に影響することも研究されています。そこで、精子中片部の形態と局在の観察は、精子運動のみならず胚分割に重要な意味を持つ
精液中の精子では、中片部の形態は多様ですが、高精度に選別した運動精子においては、細く真っ直ぐな形状をした中片部が殆どです(下図左)。黒田IMRでは中片部の形態と局在の観察とともに、中片部のミトコンドリア代謝機能(内因性酸化ストレス)を観察する手法(下図右)も合わせて『精子中片部の正常性を見極める』ことで評価精度を上げています
精子結合抗体検査
抗精子抗体とは?なぜ、抗精子抗体が出来てしまうの?抗精子抗体が陽性になる原因は?
排卵された卵子は、卵管の先にある卵管采に取り込まれ、その少し奥の卵管膨大部という場所で遡上してくる精子を待ちます。排卵が近づくと子宮の入り口には、精子が通り抜けやすいように頸管粘液という透明で粘性の高い分泌物が増えてきます。性交により腟内に射精された精子は、排卵期に増える頚管粘液の手伝いもあり、子宮内に泳ぎ上がり卵管を通って卵管膨大部にいる卵子のもとに到達して受精に関わります。一方で、残りの一部の精子は卵管から腹腔内に排出します。その結果、腹腔内の免疫細胞は精子を異物と認識し、精子表面にあるタンパク質に対する抗体を造ります
このようにして産生された抗体を 「抗精子抗体」 といい、これまで「精子の運動を抑制」したり、「精子同士を凝集」させて、受精障害の原因 になると考えられてきました。また、抗精子抗体が造られ(抗精子抗体が陽性になり)、妊娠が困難になる病態を「免疫性不妊」
これまでの抗精子抗体の検査方法について・その問題点とは?
これまで抗精子抗体の検査では、夫の精液に妻の血清を作用させて、精子の運動が抑制されて不動化するか(精子不動化抗体の有無)、また精子同士が凝集するか(精子凝集抗体の有無)等を観察してきました。しかし検査の精度が低く、偽陰性(本来 抗精子抗体陽性であるにもかかわらず、陰性の結果になる)を呈するケースが多いという課題 が残されていました。その原因は「精液」を用いて検査するところに落とし穴 がありました。
精子は形成過程で細胞質の消失に伴い、DNA修復能を失いますので、DNA2重鎖が切れたDNA損傷精子が射精された精液中に混在してきます。同時に形成過程における精子の品質管理にアポトーシスの仕組みが関係しており、うまく造れなかった精子のDNA2重鎖を切断して処理します。これらのメカニズムにより、射精された精液中の精子の半数以上はDNAが損傷されています。さらに精液中の精子は、精巣で せっかくうまく造られても射精を待つ(精巣上体で待機している)間に劣化(老化・変性)が進行しますが、その過程でDNA、細胞膜、先体等が損傷され、運動性が失われ、同時に精子の細胞表面の抗原が変性または脱落して抗体がほとんど結合しない低抗原性の状態になります。つまり従来法では、低抗原性の劣化精子が全体の5-8割を占めている「精液」を対象に検査をしていたことから、偽陰性(本来 抗精子抗体陽性であるにもかかわらず、陰性の結果になる)を呈していたということ
「抗精子抗体陽性=運動抑制ではない」ことが明らかになりました
我々精子研究チームでは精液を使用せず、高度な精子選別技術により低抗原精子を排除した上で、さらに細胞膜や先体、DNAに傷がない運動精子を選別し、これを用いた『高精度な抗精子抗体検出法』 を確立『免疫2重染色
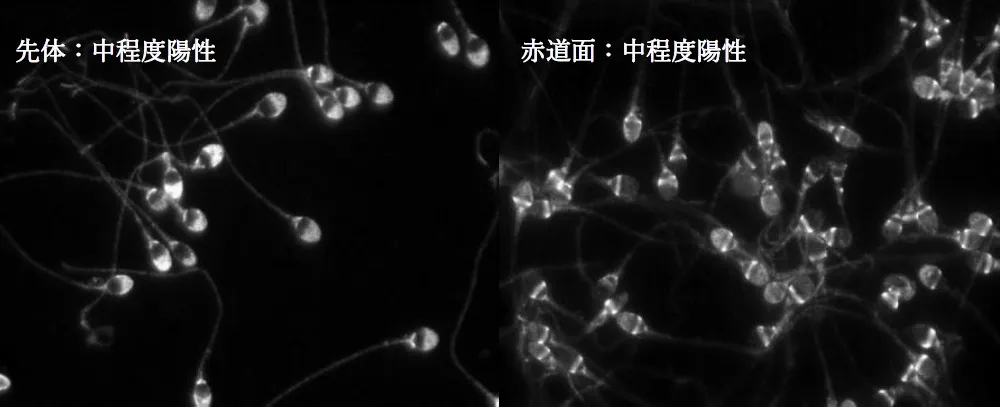
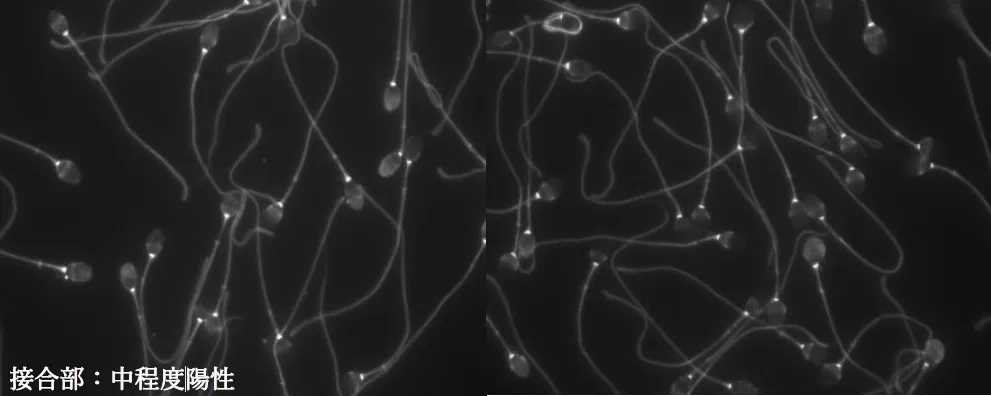
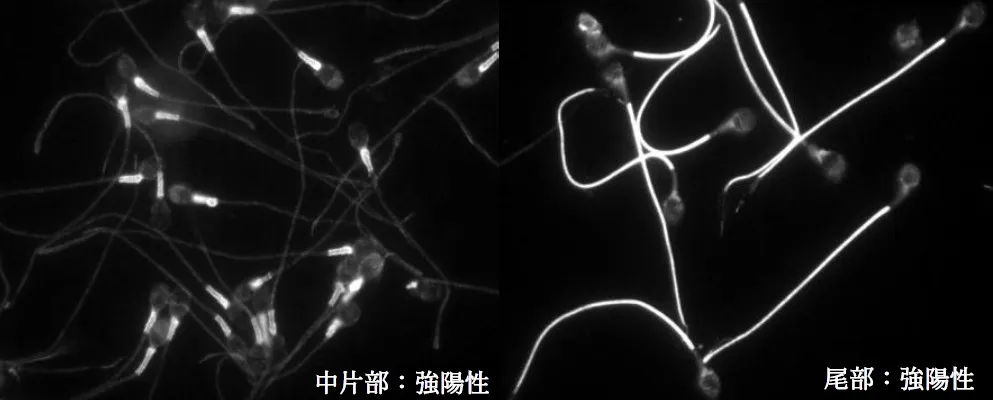
その結果、精子の様々な場所(抗原)に抗体ができることが明らかになりました。しかし現時点では「精子のどの場所(頭部、赤道部、接合部、中片部、尾部)に抗体が結合したら、どの機能が障害されるのか」は不明です。写真を見てみましょう。
ここで重要なことは、抗体が精子に結合しても、必ずしも精子機能に悪影響を及ぼすわけではない 「抗精子抗体陽性=運動抑制ではない」ことが判明 しました。そこで我々はこの検査を『精子結合抗体検査
新しい高精度な抗精子抗体検査が登場:精子結合抗体検査と改名
我々精子研究チームは、不妊治療を繰り返してきたご夫婦を対象に精子結合抗体の検査を行い、詳細なエビデンスを集積しました。その結果、高度に選別した夫精子に精製した妻免疫グロブリンを作用させますと、精子の様々な部位に抗体が結合し、精子結合抗体陽性率は2~3割に達する
また頻度は低いですが、夫が自分の精子に対する抗体(自己抗体)を産生してしまう場合 があります。本来、精子が腹腔内や血液中に混入することはありませんが、例えば、精巣炎や精巣上体炎、陰部外傷、パイプカット手術等により、精子と血液が混ざる状態になりますと、免疫細胞が精子を異物と認識し、精子表面にあるタンパク質に対する抗体を造り出す可能性があります。その結果、自己抗体として抗精子抗体が産生されますので、選別した夫精子の表面に抗体が結合しているかも観察する必要 があります。
精子異常の項で述べたように、隠れ精子異常は先天性(遺伝子異常)である場合が多く、生殖補助医療による治療が難航しますが、この精子結合抗体の問題は後天的な問題 です。要するに、精子が抗体に触れることなく、卵子内に侵入、受精できれば良いわけですから、 精子結合抗体の有無は「人工授精か、体外受精か、顕微授精か」、治療法を決定する重要な指標
【まとめ】 抗精子抗体による受精障害を正確に検査するためには、高度な技術で選別したDNA、細胞膜・先体等に傷のない運動精子に対する抗体の結合を観察することが必要不可欠 であるということです。
【重要ポイント】 これから妊活を始めるご夫婦タイミングや人工授精で なかなか妊娠できないご夫婦 には、高感度の精子結合抗体検査を試みることをおすすめします。検査結果により、早い段階で体外受精(妻抗体陽性の場合)や顕微授精(夫自己抗体陽性の場合)への治療指針を決定できますので、妊娠への近道 に繋がります。