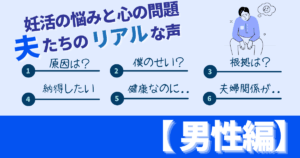
本来、精子と卵子が自然に出会って精子が自分の力で卵子の中に入って受精していくためには、先体反応と言われる一連の生理学的なプロセスが起きることが必須になります。ここで「先体反応について」少し解説します。下の3つの写真は、先体反応を起こしていく過程で先体部分が外れていく様子です。
先体は、ヘルメットのように精子頭部の前半部を覆う半円形の袋状をした細胞内小器官で、下左の写真の赤色の部分になります。先体の中には卵子に侵入して受精する時に卵子を覆う殻(これを透明帯という)を溶かすために必要な酵素が入っています。ちょうど良いタイミングで卵子に到達することができた精子だけが、先体から酵素を放出して透明帯に小さな穴を開けて、下中央~右の写真のように先体を脱いで(赤色の部分を剥がして)卵子に侵入して受精することができます。この一連の仕組みを「先体反応」と言います。
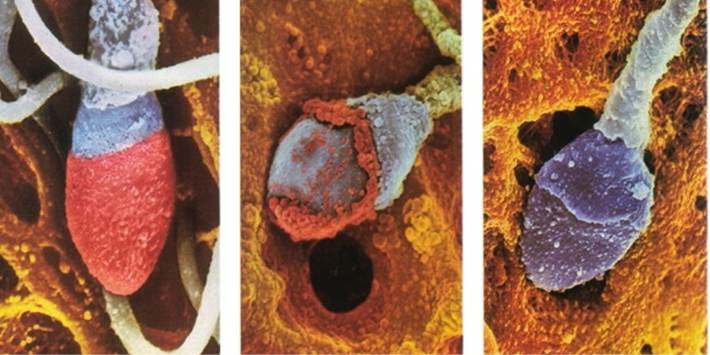
受精するために必要不可欠な「精子側の先体反応に仕組み」についてお話しましたので、 次に「顕微授精という技術における先体反応の位置づけ」について解説します。
顕微授精は、針で卵子に穴を開けることにより、先体反応を経ずに人の手を介して人工的に授精させる技術になります。ですから顕微授精に用いる精子は「一連の先体反応のプロセスを正常に発現できた精子」であることが前提になります。
結論から申し上げれば、顕微授精のみならず、生殖補助医療に用いる精子の選定基準は、先体反応の有無のみならず、その他の「多様な精子機能に関しても正常であることが保証された精子」であることが大前提になるということです。ですから、不妊治療開始前に「精子機能が正常か異常か=妊娠させられる精子力」を正確に調べること(検査法の詳細は後述)が、不妊治療の安全性と有効性の向上のために極めて重要になります。
目次
「運動精子=良好精子」という精子性善説が基準になっているが…
-5-1.png)
精子に関する評価ですが、治療現場では「運動精子=良好精子」という精子性善説の認識にあります。ですから、生殖補助医療に用いられる精子の選定基準は「元気に泳いでいる」という点が着目され、運動精子が治療に用いられています。
しかし結論から申し上げれば、ヒト精子においては性善説が成立しません。どういうことか?と言いますと、ヒト精子は形成される過程で、アポトーシスにより損傷されたDNAを修復する能力(DNA修復機構)を失ってします。結果として、精子形成が正常である男性の運動精子の中にも、損傷されたDNAが修復されることなく、そのままDNA損傷異常精子として混在してきます。つまり「運動している」ことが精子機能の正常性を保証するものではない!ということです。
ヒト精子では「運動精子≠良好精子」実は「性善説」は成立しない!
前述しましたが、ヒト精子では性善説が成立しませんので、先体が欠損している精子(先体欠損精子)や先体反応の機能が障害されている精子(先体機能異常精子)、先体の下の部分に穴が開いている精子(頭部空胞精子)、DNAが損傷している精子(DNA断片化陽性精子)、精子を包んでいる膜が損傷している精子(細胞膜損傷精子)等、多様な機能異常を有する精子が運動精子の中に含まれています。しかも個人差が大きいのです。
運動精子の機能異常は、一般精液検査では見逃されてしまう!
前述した多様な機能異常を有する精子は、精子数や運動率を観察する一般精液検査で用いる位相差顕微鏡では検知できませんので見逃されてしまう傾向にあり、間違った治療に進められたり、治療に伴うリスクを伴ったり、数々の問題があります。
私たち精子研究チーム(詳細は、黒田IMRホームページを参照ください)は、多様な精子機能異常を正確に調べられる、高精度な分子生物学的な解析技術を開発しました。本検査を治療開始前に実施することにより、精子側から安全で適正な治療指針を具体化することが可能になりました。
顕微授精は「精子の質の悪い方」には不向き!
顕微授精という技術は、必要とされる精子が1匹でいいことからもわかるように、精子の数が少ないという精子の量(数)的不足を補う技術であり、DNA損傷をはじめとする精子の質(機能)的異常をカバーすることはできません。つまり、様々な精子機能が正常であるからこそ顕微授精が可能となります。安全な顕微授精を実施する上で、本来 顕微授精は精子の状態が悪い、精子の質が悪い方には最も不向きな治療なのです。
【重要ポイント】精子の品質管理が不妊治療の安全性に直結する!
『命を生み出す』生殖補助医療においては「どのような性質を持った運動精子を選定するか」が極めて重要であり、精子の品質管理が不妊治療の安全性に直結します。一般的に精子の役割は卵子と受精することにあるように思われておりますが、精子には出生児の遺伝情報DNAの50%を担うという大きな責任があります。この点を踏まえ、治療前に「精子が質的に良好で精子機能が正常である」こと、とくに顕微授精においては「穿刺注入できる安全なレベルである」ことを確認することが、安全な生殖補助医療の前提となります。同時に、事前に「機能異常精子を積極的に排除」する技術が必要不可欠です。しかし残念ながら、この前提となる知識と機能異常のない高品質精子を確認・選別する技術が普及していない現状にありますので、顕微授精の実施は より慎重であるべきでしょう。
顕微授精児の健常性に関与する精子1匹を選び、卵子に穿刺注入するという一瞬の作業が『命の選択』になり、また顕微授精は卵子における『微小細胞外科手術』という概念に入る『命を造り出す医療行為』になることを決して忘れてはいけません。
まとめ
もしかしたら・・・一般精液検査(位相差顕微鏡)で検出できていない 、隠れている精子機能異常が主たる不妊原因かもしれません。
「精子の状態が悪いから、即 顕微授精」に展開する前に、是非 精子精密検査を受けましょう。とくに「顕微授精を何回も反復しても全く成果に繋がらない」ご夫婦は、精子機能異常が見逃されている可能性があります。精密検査をして「顕微授精しても大丈夫な安全な精子であるか否か?」「このまま顕微授精を続けていても成果に繋がる可能性がある精子なのか?」について正確に調べましょう。
黒田IMRでは、治療開始前に、分子生物学的な高度な技術による高精度精子検査(精子精密検査)を実施し、「どのような精子異常のタイプなのか」を正確に見極めた上で、無駄を省いた「効率的かつ適正な」妊活指導をしています。まずは自身の精子のタイプを正確に把握することが大切です。科学的根拠に基づいた精子詳細情報を取得できることにより、効率的な上手な妊活が可能になります。






-5-1.png)