妊活に向けて「不妊治療をしようか?」と迷われた際に、人工授精とか、体外受精とか、よく耳にするけど「一体 何が違うのだろう?」と思われるのではないでしょうか。
この記事では、とても解りやすく、また重要なポイントをまとめました。ぜひ読んで頂き、お役立てください。
目次
体外受精(IVF-ET)と人工授精(AIH)の基礎知識と治療の流れ
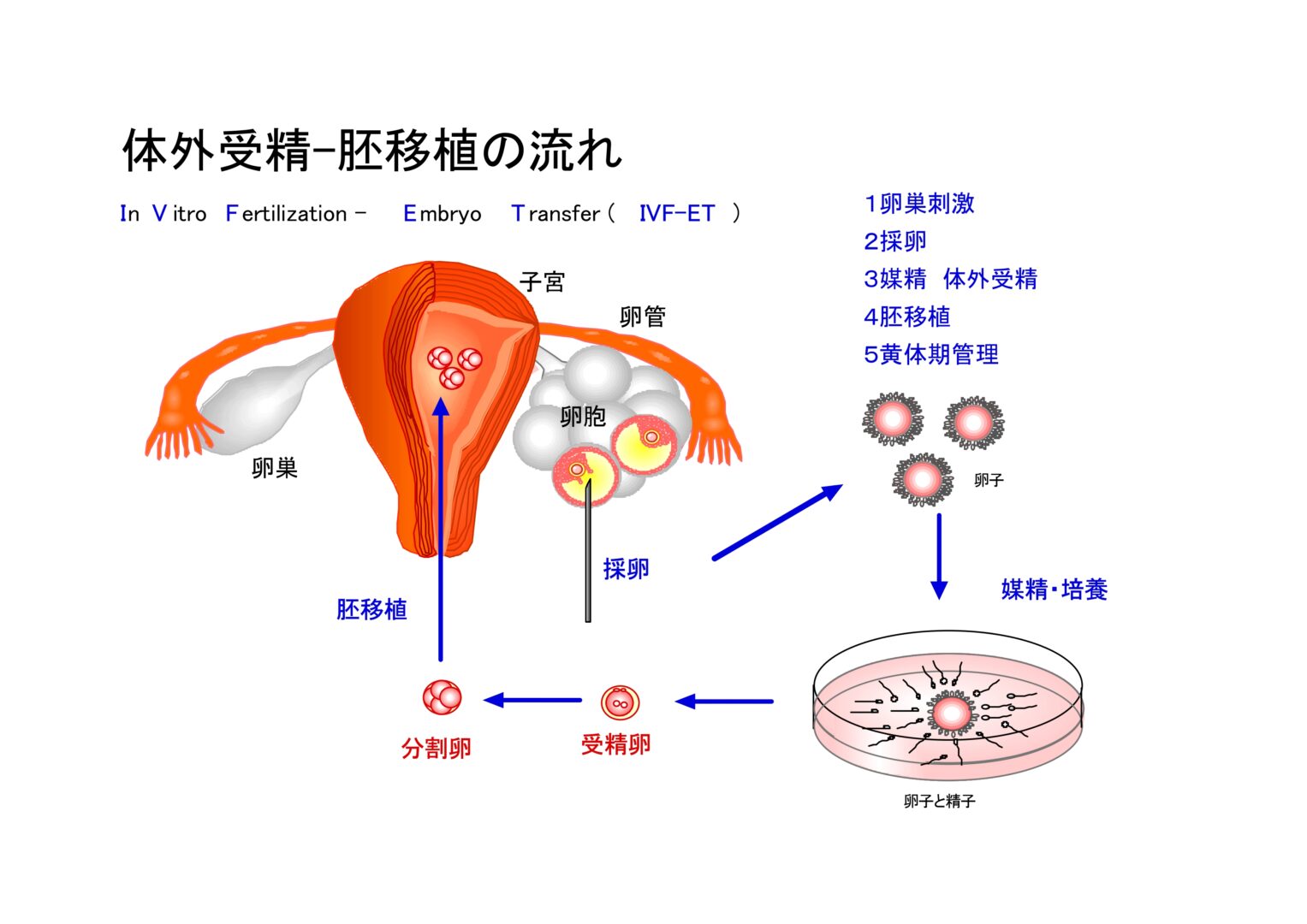
体外受精は、「体の中で」精子と卵子が出会って受精する仕組みを「体の外で」代用する技術です。もう少し具体的に言いますと、体外に卵子を取り出し(これを「採卵 さいらん」と言う)、精子と共存(これを「媒精 ばいせい」と言う)させて、受精が成立するように数日間培養します。その間に受精できた受精卵が、引き続き胚成長を進めることができたら、子宮に移植(これを「胚移植」と言う)して妊娠を期待します。この一連の治療法が体外受精・胚移植 IVF・ET(in vitrofertilization – embryo transfer)です。本法は、高度不妊治療・生殖補助医療 ART(assisted reproductive technology)の一つの受精法に含まれます。
一方で、精子を子宮内に注入して「体の中で」精子と卵子が出会って受精する仕組みを尊重した、まさに自然妊娠に最も近い形で妊娠を期待させる技術が、人工授精 AIH(Artificial Insemination of husband’s sperm)です。本法は、一般不妊治療に含まれます。
人工授精と体外受精の技術開発の根底は一緒!
-2-2.png)
ここで「1匹の精子が卵子のもと辿り着いて、神秘的に受精していく仕組みについて」お話します。自然に精子と卵子が出会うということは、奇跡の連続の結果なのです。性交により膣内に射精された「数億匹の精子」から「選ばれた僅かな精子だけ」が卵管で受精のタイミングを待っている卵子のもとに遡上できて、受精する現場に参加できるのです。
元気な精子であれば、性交により腟内に射精されてから数十分のうちに子宮腔内に進入しますが、そこからさらに子宮の奥の卵管を遡上していく過程で、精子の数はどんどん減っていきます。最終的に卵子に到達できて受精するチャンスに関われるのは「数十匹程度の精子」と考えられていますが、「受精できる精子」は激戦を勝ち抜いた『数億匹の精子から選ばれた優秀な精子1匹』なのです。元気な精子が少なければ「卵子に到達できる精子が全くいない」ということになります。
その精子の効率の悪さを克服するために、人工授精も体外受精も「できるだけ卵子の近くに精子を届ける」ことを目指してきた技術です。その根底には、精子の数が少ないのであれば「限られた精子で受精の可能性を高める」、精子の運動能力が低いならば「精子が卵子に泳ぎ着くまでのエネルギー消費を少しでも抑える」といった考え方がありました。
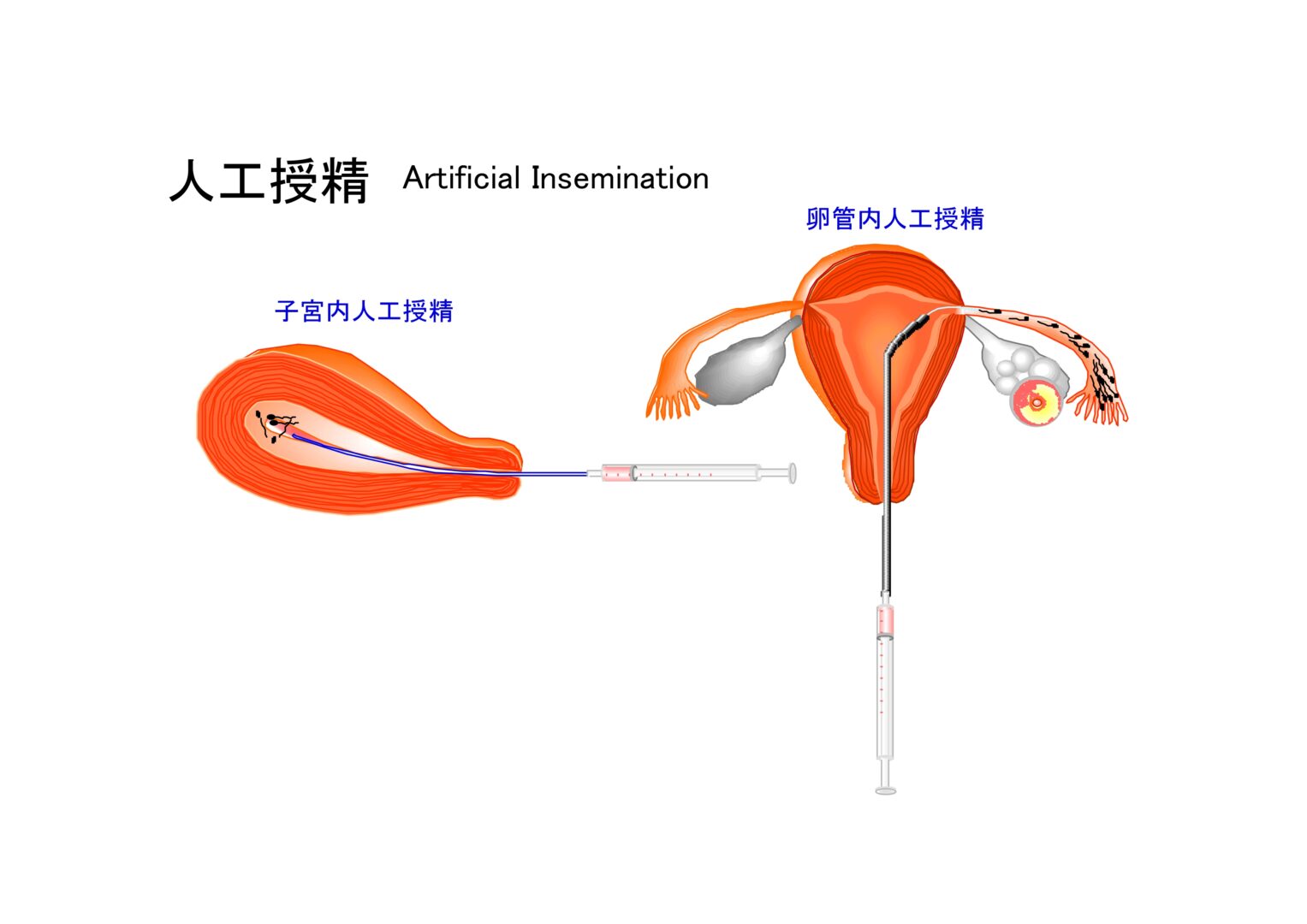
人工授精 AIH(Artificial Insemination of husband’s sperm)について
人工授精には2種類あります。一般的な受精法は、採取した精液から運動精子を選択的に回収して、排卵日に子宮腔内に注入する技術、「子宮内人工授精」のことを言います。
一方で、卵管内に精子を注入する「卵管内人工授精」という技術もあります。しかし卵管内人工授精においては、精液から完全に炎症細胞を排除できて、無菌的に運動精子を選別できる高度な精子分離技術があることが前提条件になります。炎症細胞を除去できないない状態、つまり無菌的に精子を分離できない状態で卵管内人工授精を実施した場合には、医原的に(医療行為が原因になり)卵管内に炎症を波及させるリスクがありますので、卵管内人工授精の取り組みには慎重な判断が必要です。
【AIH 実施における前提条件は? 利点と弱点は?】
AIHの実施に際しては、卵子側から言えば、成熟卵子を成長させられる有効な排卵を起こすことができること、かつ 卵子と精子が巡り会う場所になる卵管の疎通性が良好であることが大前提になります。
一方で精子側から言えば、自然妊娠より AIHの方が、受精に向けて精子のスタート地点が卵子に少し近づいているという利点があります。また同時に、精液中から不要な細胞が除去され、運動良好な精子が選ばれているという技術努力による利点も備えています。それらの視点から言えば、精子と卵子が出会う確率が高くなることが期待できます。ただそこには、受精させられる機能が正常に備わっている精子であること、かつ 正常な遺伝情報DNAの伝達が期待できる精子であることが大前提になります。しかし正直なところ、そこの見極めを正確にできる技術をもっている医療機関は極めて少ないのが実情です。
AIHという技術は、精子側のサポートのみになりますので、女性側の負担や治療費を抑えることができますが、結果にならなかった場合に卵子側の情報を得ることができません。つまり、成果に繋がらなかった原因を把握するための情報(とくに、卵子側の情報)を収集し難いことから、次への改善策を具体化させ難いという欠点があります。
【重要ポイント】また注意点としては、AIHにより濃縮した(たくさんの)精子を子宮内に注入することにより、精子が抗原になり、精子に対する抗体(抗精子抗体)が産生される生体反応が起きるリスクがある点です。抗精子抗体が陽性になることにより自然妊娠することは不可能になりますので、医原的な(AIHによる医療行為が原因になった)絶対的不妊症を導かないためにも、AIHの実施回数は 3回程度までに止めることが大切です。
体外受精・胚移植 IVF・ET(in vitro fertilization – embryo transfer)について
-4.png)
体外受精は、体内で受精する仕組みを体外で代用して妊娠を期待させる技術ですから、本法が導入された当初は、卵管が障害されていることが原因で妊娠できない女性のために用いる治療法でした。しかし現在では、体外受精の適応範囲が広がり、その他の不妊原因の治療法としても使われています。
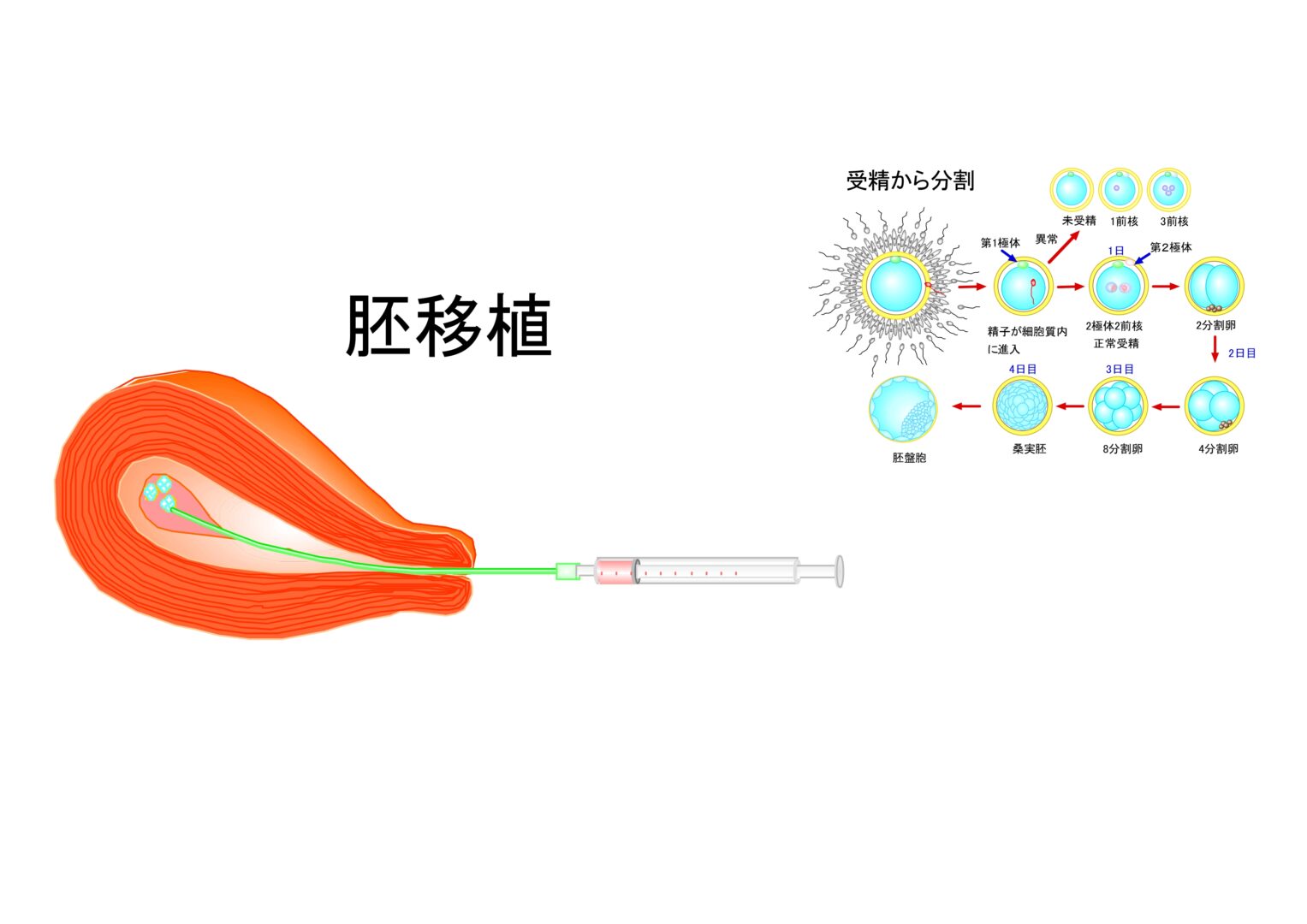
【IVF・ET 実施における前提条件は? 利点と弱点は?】
体外受精の利点は、精子が卵子と受精していく過程を確認でき、また卵子側の情報を取得できる点にあります。ただ実施の前提条件として、冒頭で、沢山の精子の中から自然に選ばれた1匹が卵子と出会うという、受精の神秘的な仕組みをお話しましたが、この点を踏まえますと、健康な子どもを誕生させるには、卵子に自力で辿り着ける『数億匹の精子から選ばれた優秀な精子1匹』と同等の品質を備える精子を治療に用いることが求められます。つまり、本来ならば女性の体内で自然に行われるはずの正常な精子の選別を、人の手で(人工的に)代行できなければなりません。人工授精にしても体外受精にしても、治療に用いる精子の品質管理を徹底することが、精子側から安全な命を誕生させることに繋がるわけです。
具体的に言えば、受精させられる機能が正常に備わっている精子であること、かつ 正常な遺伝情報DNAの伝達が期待できる精子であることが大前提になります。この点が保証されている精子が受精に用いられなければ、成果には繋がりません。
人工授精 AIH を3回 実施しても妊娠しない場合には、成果に繋がらなかった原因を把握するためにも、体外受精 IVFに切り替えて卵子側の情報を得ることが必要です。治療を通して受精に関する情報を収集できることにより、次への改善策を具体化させられることに繋がります。とくに女性の年齢が高い場合には、卵子側の情報は重要になります。
まとめ
健康な命の誕生に向けて、人工授精や体外受精に「安心」して用いることができる「安全」な精子には、正常な受精能をもっていること、かつ DNA損傷をはじめとする精子機能に異常がないことが求められます。つまり、安心して治療に用いることができる安全な精子であることを「確認」できて「選別」できることが大前提になります。その技術努力があってこそ、安全な治療を実現でき、成果に繋がるのです。
多くの不妊治療施設で行われている一般精液検査で用いる位相差顕微鏡では、精子DNA損傷をはじめとする多様な精子機能を検知することができません。見逃されたまま治療していても、成果には繋がりません。治療の安全性と有効性を向上させるためにも、事前に高精度な精子検査(精子精密検査)を実施して、精子の機能を「正確に」見極めてください。成功への近道です。
体外受精と人工授精の違いに関するFAQ
- 体外受精(IVF-ET)と人工授精(AIH)の違いは?
-
最も大きな違いは、精子と卵子が受精する場所が、体の「中なのか、外なのか」ということです。
人工授精(AIH):採取・処理した精子を排卵日に子宮内に注入し、「体の中で」精子と卵子の出会いを期待するという、自然妊娠に最も近い 一般不妊治療です。卵管の疎通性が良好であること、有効な排卵があることが大前提です。
体外受精(IVF-ET):卵子を体外に取り出し、精子と共存させて受精させ、受精した胚を子宮に移植するという、「体の外で」受精を代行する 高度不妊治療(生殖補助医療 ART)です。精子と卵子が受精する過程を確認でき、卵子側の情報を得られる利点があります。
- 人工授精(AIH)の推奨回数と、体外受精(IVF)への切り替え目安は?
-
推奨回数: AIHは、事前に処理して濃縮した精子を子宮に注入することで、精子に対する抗体(抗精子抗体)を産生させてしまう危険性があります。結果として、医原的な(医療行為が原因になり)絶対的不妊症を導くリスクがありますので、実施は3回程度までに止めることが大切です。
切り替え目安: AIHを3回実施しても妊娠しない場合は、成果に繋がらなかった原因(特に卵子側の情報)を把握し、次への改善策を具体化させるためにも、体外受精(IVF)に切り替えることが推奨されます。
- 不妊治療の「安全性」と「成果」向上のために、精子の品質管理で最も「重要な条件」と「必要な検査」は?
-
重要な条件:「健康な命」を誕生させるために、不妊治療に用いる精子は、正常な受精能をもっていることは当然ですが、何よりもDNAに傷がない精子(正常な遺伝情報を伝えられる精子)であることが大前提になります。女性の体の中で自然に選ばれた「優秀な精子」と同等の品質(精子機能)をもった精子が受精に用いられること、ここに「安全な不妊治療の実現」に必要な「精子側の重要な条件」があります。
必要な検査:多くの不妊施設で行われている一般精液検査では、多様な精子機能を検知できません。そのため、治療の安全性を向上させ、成果への近道とするためにも「精子機能を正確に検知できる」高精度な精子検査(精子精密検査)を実施することが必要になります。
黒田IMRの高度な精子選別技術について




-2-2.png)

-4.png)