精子と卵子は『神秘的で奇跡的な出会い』から始まります。そのお話をしましょう。
精巣で精子を造る機能(造精機能)が正常な男性の場合、性交により膣内には「数億匹の精子」が放たれ、元気な運動精子であれば射精後 数十分のうちに子宮腔内に進入していきます。しかし実は、数億匹も放たれても、さらに子宮の奥の卵管を遡上していく過程で、精子の数は どんどん減っていき、最終的に「卵子が待つ」卵管膨大部にまで到達できる精子は「選ばれたごく僅かな精子だけ」なのです。
つまり「受精する」ということは「数億匹の精子から選ばれた1匹」が卵子の元に辿り着き、命の誕生を可能にするという、なんとも神秘的で奇跡的な出会いなのです。この受精の仕組みを踏まえますと、生殖補助医療で生まれる子どもの「健常性を保証」するためには、卵子に自力で辿り着ける「数億匹の精子から選ばれた1匹」と「同等の品質を備える精子」を治療に用いることが求められます。
もっと具体的に解りやすく言えば、本来ならば女性の体内で自然に行われる「精子選別」を人の手で(人工的に)代行しなければならないということです。つまり生殖補助医療に用いる「精子の品質管理を徹底」することが「安全な不妊治療」に繋がり、精子側から「健常な命」を誕生させることに繋がるということです。
目次
治療現場では「運動精子=良好精子」という認識だが …
実は、ヒト精子では「運動精子≠良好精子」これが真実!
-5-1.png)
不妊治療の現場では「運動精子=良好精子」という性善説の認識にあり、生殖補助医療に用いる精子を選ぶ基準は「泳ぐ」という最も特徴的な精子機能に着目し、運動精子が治療に用いられています。
その背景には「ウシ精子」の研究が影響しています。どういうことか?ご説明します。これまで生殖医学の研究は「卵子」が主流であり、「精子」研究は出遅れたという背景がありました。そのような中でも、種ウシにおいては「運動精子=良好精子」という性善説が成立しており、研究材料として品質にバラツキがなく、取り扱い易いという利便性があったため、「ウシ精子」の研究だけは盛んに行われてきました。一方で、ヒトの精子は入手し難いこともあり、研究は極めて出遅れましたが、種ウシと同様のイメージで語られるようになり、科学的な根拠が乏しいまま、ヒトにおいても「元気に泳いでいれば問題なし」という精子性善説の考え方が定着した経緯があります。
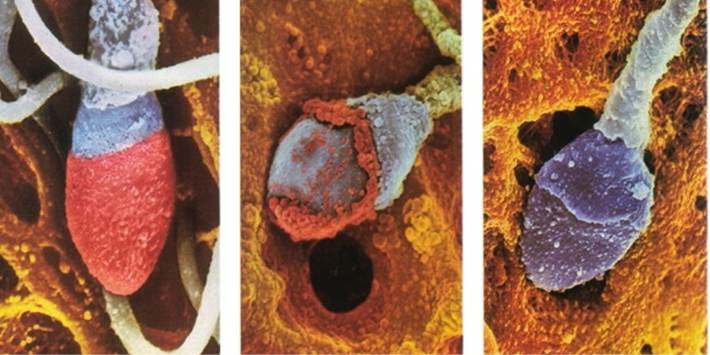
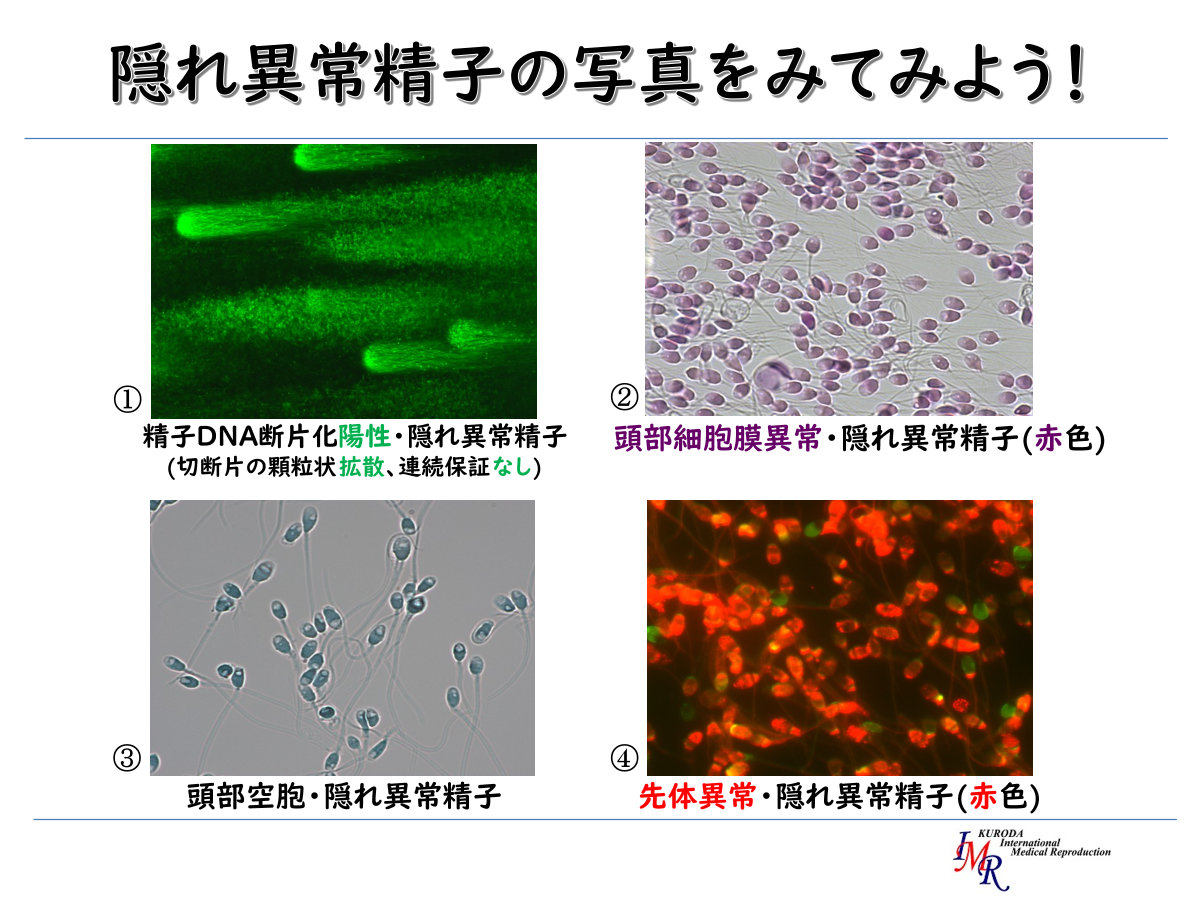
しかしながら「ヒト精子」の研究が進歩したことにより、結論から申し上げれば、ヒトでは「運動精子=良好精子」という「性善説が成立しない」科学的な根拠が明らかになりました。どういうことか?と言いますと、実は、運動精子であっても普通の顕微鏡では見えない異常、『隠れ精子異常』をもった精子が混在しているという事実です。具体的に言えば、遺伝情報の本体であるDNAが傷ついている精子(DNA断片化陽性精子)を始め、精子頭部を包んでいる膜が損傷している精子(頭部細胞膜損傷精子)、精子形成過程で生じる頭部の中に穴が残存している精子(頭部空胞精子)、精子が卵子に侵入するために必要な先体が障害されている精子(先体異常精子)など、様々な機能異常のみならず、内部構造異常をもった運動精子が存在するという事実です【以下、写真参照】。つまり「ウシ」精子の研究が「ヒト」精子の間違った認識を定着させてきたということです。
ヒトにおいては「運動精子だからといって良好精子であるとは言えない」ということ、泳いでいるだけでは「精子の質=精子機能の正常性」を保証できないということです。言い換えれば「泳いでいる」という指標だけで選んだ運動精子を用いた治療の安全性は保証できないということです。
一般精液検査で見逃される、運動精子の中に潜む『隠れ異常』が治療を難航させ、出生児へのリスクに・・・
前述した多様な機能異常や内部構造異常をもった精子は、「精子数」や「運動率」を観察する一般精液検査で用いる位相差顕微鏡では検知できません(見えません)ので見逃されてしまいます。普通の顕微鏡では見えない異常をもった精子なので『隠れ異常精子』と言っています。
隠れ異常精子が治療に用いられた場合、治療が難航する傾向のみならず、出生児へのリスクに繋がる可能性があります。ここに『隠れ異常精子の怖さ』があります。とくに顕微授精には、本来受精に関わることが許されない危険な精子でも人工的に授精を可能にしてしまうというリスクがありますので、この『顕微授精のリスク』を回避するためにも、事前に精子の品質を正確に見極める技術、ならびに異常精子を排除する技術が必要不可欠になります(後述)。
私たち精子研究チーム(詳細は、黒田IMRホームページを参照ください)は、多様な隠れ精子異常を検知できる高精度な分子生物学的な解析技術を開発しました。本検査を治療開始前に実施して正確な「精子妊孕性」を見極ることにより、精子側から「治療の見通し・治療リスク」を予測できるようになります。結果として精子側から「最適で安全な治療指針」を具体化することが可能になりますので、とても効率的です。また事前に「異常精子を排除」する、言い換えれば「質の高い精子を選別」する技術開発にも成功していますので、黒田IMRでは『健常な命の誕生』に向けた「安全性の高い不妊治療」を実施しています。
顕微授精は、精子の「質」を補償できない!
実は、精子の「質的異常率の高い」男性不妊には不向き!
顕微授精に必要とされる精子は「1匹」でいいことからもわかるように、顕微授精は「精子の数が少ない」という「精子の量(数)的不足」を補う技術としては利便性の高い技術です。しかしながら「DNA損傷」をはじめとする「精子の質(機能)的異常」をカバーすることはできません。つまり、様々な精子機能が正常(精子が高品質)であるからこそ、安全な顕微授精の実施が可能となる訳ですから、本来 顕微授精は「精子の質的異常率の高い」男性不妊の方には最も不向きな治療法(また、精子異常の程度によっては危険な治療法)になるということです。
【重要ポイント】精子の『品質管理』が、不妊治療の『安全性』に直結する!
『命を生み出す』生殖補助医療においては「どのような運動精子を選定するか」が極めて重要であり、精子の品質管理が不妊治療の安全性に直結します。一般的に精子の役割は卵子と受精することにあるように思われておりますが、精子には出生児の遺伝情報DNAの50%を担うという大きな責任があります。この点を踏まえますと、安全な生殖補助医療を実施するには、治療前に「精子が質的に良好=精子機能が正常」であること、とくに顕微授精においては安心して穿刺注入できる「安全なレベル=高品質性精子」であることを確認することが大前提となります。同時に、事前に「機能異常精子を積極的に排除=高品質精子を選択的に分離」する技術が必要不可欠です。しかし残念ながら、この前提となる知識と技術が普及していない現状にありますので、顕微授精の実施は より慎重であるべきです。
顕微授精児の健常性に関与する精子1匹を選び、卵子に穿刺注入するという一瞬の作業が『命の選択』になり、また顕微授精は卵子における『微小細胞外科手術』という概念に入る『命を造り出す医療行為』になることを決して忘れてはいけません。
まとめ
もしかしたら・・・一般精液検査(位相差顕微鏡)で検出できていない 、見逃された『隠れ異常精子』が主たる不妊原因かもしれません。
「精子の状態が悪いから、即 顕微授精」に展開する前に、ぜひ精子精密検査を受けてください。とくに「顕微授精を何回も繰り返しても成果に繋がらない」ご夫婦は、隠れ精子異常が見逃されている可能性があります。高精度精子検査をして「このまま顕微授精を続けていても成果に繋がる可能性がある精子なのか?」「顕微授精しても大丈夫な安全な精子であるか?」「精子側から治療へのリスクはないのか?」について正確に調べることが、ご夫婦にとって最も辛い「治療反復不成功」「出生児へのリスク」を予防することになります。
黒田IMRでは、治療開始前に、分子生物学的な高度な技術による高精度精子検査(精子精密検査)を実施し、「どのような精子異常のタイプなのか」を正確に見極めた上で、無駄を省いた「効率的かつ適正な」妊活指導をしています。まずは自身の精子のタイプを正確に把握することが大切です。科学的根拠に基づいた精子詳細情報を取得して「安全性の高い不妊治療」を選択してください。
精子選別の基準と顕微授精の安全性に関するFAQ
- 「元気に動いている精子=運動精子」を選んで顕微授精を行えば、安全に妊娠できますか?
-
いいえ、「運動精子=良好で安全な精子」とは限りません。ここが現在の不妊治療における大きな落とし穴です。 ヒトの精子は形成される過程で、傷ついたDNAを修復する仕組み(DNA修復機構)を失うため、DNA損傷精子がそのまま残存します。結果として、運動精子の中にも異常をもった精子が混在してきます。このような精子の中の異常は普通の顕微鏡では検知できませんので、見逃されたまま異常精子が顕微授精に用いられて人工的に授精させられた場合には、出生児へのリスクに繋がる可能性があります。
- 自然な受精と顕微授精では、精子に求められる機能はどう違うのですか?
-
自然な受精では、精子が自力で卵子の殻を破って中に侵入するためには「先体反応」という生理学的なプロセスが必須となります。 言い換えれば、この先体反応を正常に誘起できる精子が受精に至ります。一方で顕微授精は、針を使って捕捉した1匹の精子を卵子に穿刺、注入し、人工的に授精させる手技になりますので、本来受精することができない精子(先体異常精子)でも、また受精したら危険な精子(DNA損傷精子)でも授精させることを可能にします。ここに顕微授精のリスクが生じます。この顕微授精のリスクを軽減させるためには、精子の品質管理(異常のない精子であること)を徹底することが必須になります。
- 精子の状態(質)が極めて悪い場合でも、顕微授精が「最後の砦」として最適な治療になりますか?
-
実は、精子の「質」が悪い場合には、顕微授精は最も不向き(とても危険)な治療法になり得ます。 顕微授精は必要な精子が「たった1匹」で済みますので「精子の数が少ない(量的不足)」を補うことができる技術ですが、精子の質が悪い(DNA損傷などの精子異常)を克服できる魔法の技術ではありません。つまり安全な顕微授精を実施するためには「選んだ1匹の精子の機能が正常で、高品質である」ことが保証されていることが大前提になります。
黒田IMRでは「精子の品質管理が治療の安全性に直結する」という理念のもと、高度な精子選別技術を組み合わせることにより、異常精子の積極的な排除、質の高い安全な精子の選択的な分離を徹底しています。





-5-1.png)