「精子1匹いれば妊娠できる」って本当?
顕微授精で見落とされている精子の質の問題
~顕微授精は精子の質を補足できる技術ではありません~
施設によって治療するご夫婦の不妊病態(不妊の状態が軽症なのか、重症なのか)が異なりますので、施設毎の妊娠率の割合は変動します。どういうことか?と言いますと、不妊である状態が軽症ならば妊娠率は上がりますが、重症ならば下がるということです。正直なところ、体外受精や顕微授精などの高度生殖補助医療技術による不妊治療を受けても、半数以上は最後まで妊娠できずに治療を終えます。このことは、不妊治療が保険適応になり、生殖補助医療による不妊治療をする若いご夫婦も増加し、また出生児の約10人に1人が生殖補助医療で誕生している時代になった現在でも、日本の総出生率は下がり続け、少子化が改善されるどころか進行しているという事実からも裏付けされます。
また不妊治療をしているご夫婦にとって、治療を繰り返していても成果に繋がらない場合、「いつまで同じことを続けていけば いいんだろう?」と、治療の止め時を判断することに悩まされることでしょう。例えば、毎周期、排卵を誘発しても卵子がうまく育たない場合には、治療が困難であることを早い段階で理解できます。しかし、数回に1回でも僅かでも卵子が採れると、治療には明確な終わりが見えなくなります。さらに1匹でも精子がいて、顕微授精で人工的に授精させられると「授精はするのだから、いつかは妊娠できるかもしれない?次こそ・・・」と期待感を抱き、治療をなかなか止められない気持ちになるご夫婦が多いのです。
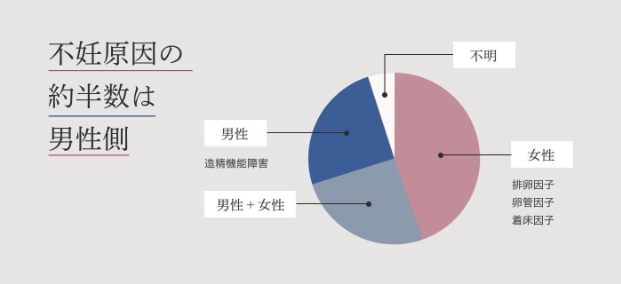
ここで重要なポイントは、不妊の約半数は男性側に原因がある「男性不妊」であり、しかも男性不妊の約90%は、精巣内で精子をうまく造ることができない「造精機能障害」、つまり精子に何かしらの問題がある「精子異常」が男性不妊の大半を占めているという点です。
治療現場では、一般精液検査で用いる位相差顕微鏡で見て「精子の数が十分にあり、元気に泳いでいれば、問題なし」といったイメージが定着しています。そのため、「精子数の減少」や「運動率の低下」という、見ただけで判定できる精子異常が指摘され、精子の「数が少ない:乏精子症」「動きが悪い:精子無力症」となりますと「即 男性不妊」と診断されます。また「運動精子=良好精子」という認識にありますので、「精子の状態が悪くても、運動精子が1匹でもいれば顕微授精で妊娠できます」という説明のもと「即 顕微授精」に展開されます。この流れが、男性不妊の「診断」と「治療」の現状です。
しかし実は、大半の精子異常は位相差顕微鏡では検知できない、精子の中に隠れ潜んでいて見えない部分に認められ、(私たち研究チームは『隠れ異常精子』と呼んでいます)、運動良好な精子の中にも、精子DNA損傷を始めとした多様な隠れ異常をもった精子が多いのも事実です。すなわち一概に「運動精子だから、隠れ異常のない良好精子であるとは言えない」ですし、「運動精子を用いた不妊治療は、安全であるとは言いきれない」のですが、隠れ精子異常が見逃されたまま治療が進められているケースも少なくありません。
最も怖い点は、精子DNA等が傷ついた隠れ異常精子が見逃されたまま顕微授精に用いられ、人工的に授精が可能になり、妊娠、出産に至った場合に、出生児に何かしらの異常が発現するリスクがあるという点です。あまり表面化していませんが、顕微授精には、受精できない精子や受精すると危険な精子でも人工的に授精させてしまい、生まれてくる子供へのリスクに繋がる可能性があります。
また隠れ精子異常は『新生突然変異』という、親から受け継いだ遺伝子の突然変異ではなく、個体において突発的に新しく発生してくる遺伝子異常が原因で発症しますので、隠れ精子異常による男性不妊の治療は難航します。
ここで最も注意すべき点は、顕微授精は精子の量(数)の不足を補う技術であり、精子の質(隠れ精子異常の背景にある遺伝子異常)を克服できる技術ではない点です。一般的には「顕微授精まですれば妊娠できる」といったイメージがありますが、顕微授精にも技術限界があり、万能ではないということです。この重要な問題が、現状の治療現場において直視されていないまま「運動精子=良好精子」という認識で顕微授精を始めとする生殖補助医療が実施されている点に大きな問題点があります。
ですから、健康な命を誕生させる不妊治療においては、治療開始前に隠れ異常精子の存在の有無を確認しておくこと、隠れ異常が認められた場合には事前に隠れ異常精子を排除しておくことが必須になります。
コラムでは漫画を使って分かりやすく解説していますので、ご参照ください。
コラム:【漫画解説付き】顕微授精のリスクとは?子供への影響や事例について解説
最も怖い点は?
~精子DNAの僅かな傷こそが子どもの健康に影響する~
少し難しいお話になりますが、『ヒト精子DNAについて』解説します。ヒト精子のDNA修復機構は一般の体細胞とは異なり極めて特殊で、精子形成過程(第2減数分裂後期以降)でDNA修復能(DNA修復機構)を失うため、正常の造精機能を備える男性でも、一部の傷ついた精子DNAが修復されないまま「DNA損傷精子」として精液中に混在してきます。つまり、正常に造られてきた楕円頭部の運動精子でも、その一部の精子DNAに傷がつく宿命にあります。
不妊治療において最も怖い点は、
- 治療対象となる不妊男性の精子DNA損傷率が高い傾向を認めること、
- その大半に遺伝子異常が関与している点、
- ならびに顕微授精には、受精できない精子や受精すると危険な精子でも人工的に授精させてしまい、生まれてくる子供へのリスクに繋がる可能性がある点です。
本来、一箇所でもDNAに傷がある精子は、命の誕生に関わることは許されませんが、精子DNAの傷が軽度の場合は、卵子と受精して妊娠、出産に繋がります。わかりやすく解説しますと、DNAがひどく傷ついた精子は受精しませんし、たとえ受精しても胚発生は進まず、自然淘汰(流産)されますが、僅かなDNAの傷をもった精子は受精し、その後の胚発生も進行し、流産を免れて誕生するということです。その僅かなDNAの傷が、運良く受精後に卵子側のDNA修復機構により完全に修復されれば問題ありませんが、その修復が未修復、不完全に終わった場合、一部は流産により自然淘汰されますが、一部はそのまま発育して誕生して出生児の健康に何かしらの影響を与える可能性があります。
皆さんは、「DNAにたくさん傷がついた精子は危険だが、少しぐらいなら大丈夫では?」と思われるかもしれませんが、実は逆なのです。生まれてくる子どもの健康という観点からは、元気に泳いでいる精子のDNAの僅かな傷こそがハイリスクとなり、最も怖い相手になります。そこで、私たち精子研究チームは、軽度な傷を正確に検知できる高精度な精子DNA損傷検出法を確立しました。
顕微授精と先天異常の間に因果関係がないとは言い切れない
多くの不妊治療施設では、精子の「数が少ない」とか「動きが悪い」という場合には、1匹の精子で人為的な授精を可能にする顕微授精が用いられています。利便性が高いことから顕微授精の適応幅が拡大され、急速に普及しましたので、現在では顕微授精が生殖補助医療の主流になっています。
そのような背景から「1匹でも精子がいれば、顕微授精で妊娠できます」というわかり易いイメージが先行し、さらには顕微授精の登場により「男性不妊、すなわち精子の問題は解決した」という誤解が定着するまでに至り、「どのように精子を卵子に穿刺して注入するのか」という技術面ばかりが注目されてきました。健康な命を誕生させるための医療・不妊治療において最も重要である「どのような精子を注入すれば安全なのか」という、「精子の選別と質の評価」すなわち「精子品質管理」に関する議論は全く行われてきませんでした。
1992年に世界初の顕微授精ベビーの誕生が報告されてから、これまでにたくさんの元気な赤ちゃんが生まれていますが、一方で海外(コロンビア大学教授ピーター・ベアマンら)における長期大規模疫学調査(2015年『American Journal of Public Health』に掲載)では、「顕微授精で生まれた子どもに自閉症スペクトラム障害の発症率が高い」と報告され、その結果を受けて、アメリカ政府疾病対策予防センター(Centers for Disease Control and Prevention:CDC)からは「顕微授精と自閉症スペクトラム障害の間に因果関係がないとは言い切れない」という、「顕微授精にはリスクがある」という見解が出されています。
このように顕微授精への危機管理意識が定着している欧米に対して、日本では未だに「顕微授精は安全で、自然に妊娠した時と同じ位のリスクです」と説明される傾向にあり、出生児の精神発達障害を含めた心身発育状況が表面化してくることはほとんどありません。そのような背景にある日本ですが、2011年 厚生労働省の不妊治療出生児に関する調査では、「顕微授精・胚盤胞培養・胚盤胞凍結保存の人工操作を加えるほど出生時体重が増加する」ことを報告しました。この胎児過剰発育には遺伝子の働きを調整する仕組みに異常が出る「ゲノムインプリンティング異常」が関与している可能性が指摘されており、先天異常を専門とする小児科医師や研究者らは「顕微授精や胚盤胞培養のリスク」を危惧する研究成果を多数報告しています。
正直に申し上げれば、顕微授精と精子異常と先天異常との間に因果関係が「ない」と言い切れる科学的な根拠を証明することは「不可能」です。
また医療において治療に対する患者さんの意思決定がないままに医療行為が提供されることは、本来あってはなりませんし、特別な場合を除いてまずありません。実は、不妊治療だけです。生まれてくる子どもの意志決定がないところで実施される医療行為である点を踏まえれば、私は「顕微授精にはリスクがある」という認識で、「なるべく顕微授精を避ける」「顕微授精を どうしてもせざるを得ない場合には、事前に隠れ異常精子を排除すべき技術努力をする=精子の品質管理を徹底する」ことを原則にしています。
なぜ「運動精子=良好精子=精子異常なし」という、
イメージが定着してしまったのか?
その答えは、『ヒト精子に関する研究』をする学問を『臨床精子学』といいますが、臨床精子学に着目する産婦人科や泌尿器科の医師が極めて少なく、その結果として「精子に関する正確な知識」と「精子を取り扱う関連技術の開発」が大変出遅れたからです。
解りやすく言いますと、昔から「精子の研究」というと「ウシ」において盛んに行われてきました。種ウシの精子では「運動精子=良好精子」という精子性善説が成立しています。そのような背景の中で、「ヒト」精子の研究が大変出遅れたことが、種ウシの精子と同様なイメージに繋がり、ヒト精子においても性善説が成立するという誤解を生んだのです。
上述していますが、正直なところ、これまで「どのような精子を卵子に穿刺して注入すれば安全なのか?」という、「精子の選別と質の評価」すなわち「精子の品質管理」に関する明確な基準がないまま時が流れたということです。
私たちの「ヒト」精子の研究が進んだことにより、運動精子の中に潜む隠れ異常の存在が明らかになり、性善説が成立しないこと(運動精子≠良好精子)が証明されました。黒田IMRでは、院長の『臨床精子学を専攻して約40年』の実績を活かして、既存の「運動精子=良好精子」「即、顕微授精」という固定概念から脱却した『精子の品質管理を徹底した安全な男性不妊治療』をご提供しております。
隠れ精子異常が見逃されたまま顕微授精が繰り返された
心痛む事例を紹介します
【ケース1】黒田IMR受診までに顕微授精23回反復不成功という、長い治療歴があるご夫婦。なかなか結果に繋がらない状況で「同じことを繰り返していても・・・」という考えに至り、精子の中に隠れた異常を検知できる黒田IMRの精子精密検査を希望し、受診。一連の黒田メソッドによる不妊治療(人工卵管法2回目)で妊娠。健常児の出産に至る。
【背景】ご夫婦は、3ヶ所の不妊治療施設で合計23回の採卵と顕微授精を繰り返されてきました。なかなか胚移植にならないため、心折れながらも「頑張るしかない」という思いで治療を継続。30代だった妻の年齢が40歳になり、担当医師からは「急がないと卵子が取れなくなる」と指摘され、「卵子の老化」ばかりが強調されてきました。一方で精子の状態は、位相差顕微鏡で観察する一般精液検査(WHO診断基準)では、正常範囲(精子数 約6000万/ml、運動率 約70%)でしたが、「顕微授精で確実に授精させる方がいいですよ」と言われ、顕微授精が繰り返されました。何となく矛盾を感じながらも「諦めることは赤ちゃんを諦めること」という思いで「次こそ・・・」と頑張り続けました。
【精子検査の結果】治療が長引く中で、同じことを繰り返していることに疑問をもち、黒田IMRを受診。精子精密検査の結果、多様な『隠れ精子異常』が発覚しました。
- 精子頭部の中に収納されているDNA鎖に軽度な傷から重度な切断まで様々なステージのDNA損傷が認められた:DNA損傷率 約50%
- 頭部の細胞膜損傷率:約30%
- 頭部の中に空胞(穴)が散在する頭部空胞率:約70%
【治療方針】多重隠れ異常精子のタイプであることが判明しましたが、幸いにも受精する機能(先体機能)は正常でしたので、高精度な精子選別を行った上で『人工卵管法』という、受精に必要な精子数を低減化できる『高効率媒精・卵管型微小環境の体外受精』にステップダウンしてみました。
人工卵管法は精子の量(精子数)より質(精子機能)が生かされる高効率媒精による受精法ですので、人為的に授精させる顕微授精に伴うリスクを回避することが可能になります。また、穿刺されないので卵子への負担も軽減され、結果として胚の品質確保にも繋がるという点では、一層安心安全な優れた受精法です。
【治療結果】2回目の人工卵管法で妊娠。満期産で出産に至り、現在小学2年生。
【考察】事前に隠れ異常の有無(精子機能)を見極めた上で、質の高い(隠れ異常のない)精子を高精度に選別することができたことにより、受精に必要な精子数の低減化(従来の100分の1以下の高効率媒精)が可能になり、結果として顕微授精反復不成功のご夫婦の妊娠に繋がったと考察します。
日々の男性不妊治療から学んだことは、生殖補助医療の主役となっている顕微授精が決して万能なわけではなく、精子の品質管理をした上で、顕微授精と人工卵管法を適材適所で「使い分ける」ことが重要であるということです。このケースは、まさに私たち精子研究チームが提唱する『精子の精密検査を優先した不妊治療モデル』による適材適所の治療法の選択が成功した例です。
【ケース2】黒田IMR受診までに顕微授精3回反復不成功のご夫婦(妻30代後半)。3回とも受精率0% 全く受精しない原因は、妻が間もなく40歳になることから「卵子の老化」にあると説明されてきた。顕微授精で「全く授精しないのは何かおかしい!」という考えに至り、精子の中に隠れた異常を検知できる黒田IMRの精子精密検査を希望し、受診。遺伝子異常に起因する重篤な隠れ精子異常が発覚。
【背景】ご夫婦は、顕微授精の利点は「1匹の運動精子がいれば授精を可能にさせて妊娠させられること」と説明されていたので、「3回も顕微授精を反復しているのに3回とも全く授精しなかったことは何かおかしい!」という考えに辿り着き、精子に何かしらの問題がある可能性を疑い、黒田IMRを受診。
【精子検査の結果】乏精子症でしたが、精密検査の結果、精子DNA構造の安定性は高いタイプでした。しかし一方で精子頭部の内部構造を解析したところ、ほぼすべての運動精子の先体(精子頭部の前半部を覆う袋状の小器官で、その中には卵子に侵入する際に必要な加水分解酵素が入っている)が欠損している「先天性先体欠損精子」であることが判明しました。
【方針】先体欠損という隠れ精子異常の背景には、遺伝子異常が関与している可能性が極めて高いことから、受精率0%を繰り返させた原因は卵子の老化ではなく、隠れ精子異常に起因する可能性が高いという見解に至りました。残念ながら、顕微授精は遺伝子異常を克服できる技術ではありませんので、治療断念を視野に入れた展望をお話しました。
【結果】ご夫婦は、このまま引き続き顕微授精を繰り返しても反復不成功という「辛すぎる終わりのない不妊治療」に陥り、治療の止め時を見失う可能性を考慮し、治療断念という決断に至りました。

